Лечение
Вторичная катаракта, возникающая после операции по замене хрусталика, существенно затрудняет жизнь и повседневную активность человека. Это заболевание требует срочного хирургического вмешательства.
Лечение включает применение лазерных технологий или других хирургических методов.
Врачи отмечают, что вторичная катаракта является распространенным осложнением после операции по замене хрусталика. Это состояние возникает из-за помутнения задней капсулы хрусталика, что может привести к ухудшению зрения. Специалисты подчеркивают, что лечение вторичной катаракты обычно заключается в проведении процедуры YAG-лазерной капсулотомии. Этот метод позволяет быстро и безболезненно устранить помутнение, восстанавливая качество зрения пациента. Врачи также акцентируют внимание на важности регулярных осмотров после операции, чтобы своевременно выявить возможные осложнения и принять необходимые меры. Своевременное обращение к специалисту может значительно улучшить результаты лечения и качество жизни пациентов.

Удаление лазером
Эффективным способом терапии вторичной катаракты являются лазеры YAG. С помощью лазерного луча происходит обработка задней капсулы хрусталика, что позволяет устранить помутнения. Процесс не вызывает боли, а риск возникновения осложнений сведен к минимуму.
| Аспект | Описание | Варианты лечения |
|---|---|---|
| Что такое вторичная катаракта? | Помутнение задней капсулы хрусталика, оставшейся после операции по удалению катаракты и имплантации интраокулярной линзы (ИОЛ). Проявляется снижением зрения, затуманиванием, бликами. | YAG-лазерная капсулотомия |
| Причины возникновения | Разрастание эпителиальных клеток на задней капсуле хрусталика, оставшейся после операции. Может развиться через несколько месяцев или лет после первичной операции. | YAG-лазерная капсулотомия |
| Симптомы | Постепенное или внезапное снижение остроты зрения, затуманивание, двоение, блики, ореолы вокруг источников света, ухудшение зрения в сумерках. | YAG-лазерная капсулотомия |
| Диагностика | Офтальмологический осмотр, визометрия (проверка остроты зрения), биомикроскопия (осмотр глаза под микроскопом). | YAG-лазерная капсулотомия |
| YAG-лазерная капсулотомия | Неинвазивная процедура, при которой с помощью YAG-лазера создается небольшое отверстие в помутневшей задней капсуле, восстанавливая четкость зрения. Проводится амбулаторно. | YAG-лазерная капсулотомия |
| Подготовка к процедуре | Расширение зрачка каплями, местная анестезия (капли). | YAG-лазерная капсулотомия |
| Проведение процедуры | Пациент сидит перед лазерным аппаратом. Врач направляет лазерные импульсы на помутневшую капсулу. Процедура занимает несколько минут. | YAG-лазерная капсулотомия |
| После процедуры | Возможно временное затуманивание зрения, появление “мушек” перед глазами. Обычно зрение улучшается в течение нескольких часов или дней. Назначаются противовоспалительные капли. | YAG-лазерная капсулотомия |
| Возможные осложнения | Редко: повышение внутриглазного давления, отек сетчатки, отслойка сетчатки, повреждение ИОЛ. | YAG-лазерная капсулотомия |
| Профилактика | Выбор ИОЛ с биосовместимыми свойствами, тщательное удаление эпителиальных клеток во время первичной операции. | YAG-лазерная капсулотомия |
Хирургическая технология
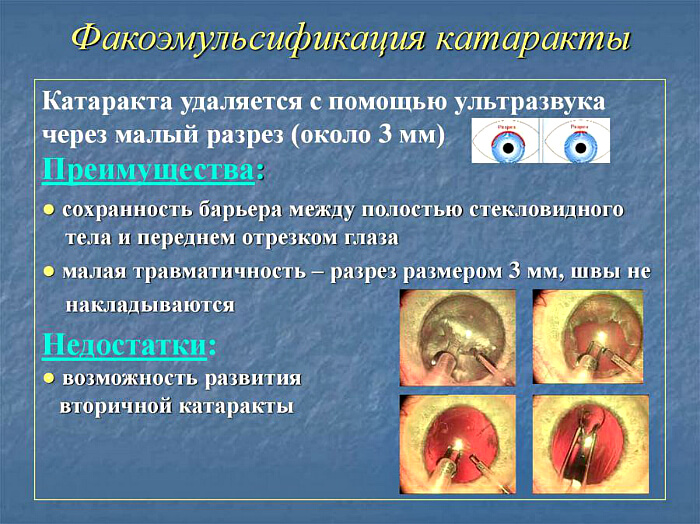
Удаление вторичной катаракты после замены хрусталика осуществляется с помощью микрохирургической техники — факоэмульсификации. В процессе используется ультразвуковое оборудование, которое позволяет разрушить ядро катаракты. Эта процедура отличается высокой эффективностью и безопасностью.
Сначала производится надрез капсулы, затем вводится факоэмульсификатор (устройство, которое разрушает ядро), после чего удаляются поврежденные частицы.
С помощью ультразвука устраняется помутнение, и устанавливается линза с аналогичными оптическими характеристиками. Операция может проводиться как на одном, так и на обоих глазах, даже если вторичная катаракта находится на разных стадиях.
Преимущества данной методики:
- осуществляется в условиях клиники, продолжительность составляет около 30 минут;
- используется местная анестезия;
- отсутствуют болевые ощущения и швы;
- быстрое восстановление кожного покрова;
- возвращение к обычной жизни возможно через 7 дней;
- восстановление зрения происходит через 5-6 часов после вмешательства.
Факоэмульсификация подходит для пациентов всех возрастных групп.
Вторичная катаракта — это распространенное осложнение после операции по замене хрусталика. Многие пациенты отмечают, что это состояние может возникнуть спустя несколько месяцев или даже лет после вмешательства. Симптомы включают размытость зрения, ухудшение контрастности и появление бликов. Люди часто делятся своими переживаниями о том, как вторичная катаракта влияет на качество жизни, особенно в повседневных делах, таких как чтение или вождение.
Лечение обычно включает простую и быструю процедуру — лазерную капсулотомию, которая позволяет восстановить прозрачность задней капсулы хрусталика. Пациенты отмечают, что после процедуры зрение восстанавливается практически мгновенно, и они чувствуют значительное облегчение. Несмотря на то, что вторичная катаракта может вызывать беспокойство, большинство людей считают, что своевременное обращение к врачу и лечение помогают вернуть ясность зрения и улучшить общее состояние.

Медикаментозное лечение
После операции пациенту необходимо восстановить обмен веществ. Для восстановления работы хрусталика глаза назначаются глазные капли, содержащие магниевые и калиевые соли. На ранних стадиях вторичной катаракты рекомендуется применение гормональных препаратов в сочетании с витаминами.
Лазерная дисцизия
Одним из действенных способов борьбы с развитием вторичной катаракты является лазерная дисцизия. С момента первой операции прошло уже 30 лет.
С тех пор лазерное лечение глаз стало весьма распространенным. Основное преимущество этой процедуры заключается в низком уровне побочных эффектов и осложнений.
Операция рекомендуется пациентам, у которых наблюдаются:
- значительное снижение остроты зрения;
- помутнение капсулы хрусталика;
- ухудшение зрительной активности при ярком свете или в условиях плохой видимости.
Однако дисцизия не подходит для пациентов с:
- воспалительными процессами в радужной оболочке глаз;
- наличием рубцовых изменений в роговице;
- отеками слизистой оболочки;
- молекулярной гематомой сетчатки.
Лечение назначается только после проведения тщательной диагностики.
Операция выполняется под местной анестезией, что позволяет избежать боли и дискомфорта для пациента.
Процесс удаления повторной катаракты включает следующие этапы:
- В глазные яблоки закапываются капли, способствующие расширению зрачков. Обычно используются Фенилэфрин, Тропикамид и Циклопентолат, что улучшает видимость задней капсулы.
- Лазерные импульсы направляются на заднюю часть капсулы хрусталика;
- Удаляются эпителиальные разрастания;
- Стенки капсулы становятся прозрачными, что восстанавливает зрительную функцию.
Для контроля внутриглазного давления пациенту назначается Апраклонидин.

Противопоказания
Хирургическое вмешательство не рекомендуется всем пациентам. В случае наличия определенных заболеваний операция может быть отменена.
К таким заболеваниям относятся:
- инфекционные болезни;
- врожденные аномалии глаз, инфекционные заболевания;
- опухоли в области глаз.
Существуют противопоказания для проведения операций:
- гипертония;
- эпилептические приступы;
- врожденные пороки сердца;
- недостаточность почек;
- травмы головы;
- злокачественные новообразования различной локализации.
Удаление повторной катаракты не допускается при наличии сахарного диабета и у детей младше 18 лет. Врач проводит тщательную диагностику, анализирует результаты и принимает решение о необходимости операции индивидуально для каждого пациента.
Повторная пленчатая катаракта
Вторичная пленчатая катаракта представляет собой уплотнение, которое образуется на задней стенке капсулы хрусталика. Это состояние может привести к значительному ухудшению зрительных функций. Капсула хрусталика — это тонкий мешочек, в котором находится как естественный, так и искусственный хрусталик.
Причины возникновения вторичной катаракты могут быть связаны с самопроизвольным рассасыванием хрусталика, что может произойти в результате травмы или хирургического вмешательства. В таких случаях на его месте остается передняя или задняя стенка, покрытая мутной пленкой.
Лечение повторной пленчатой катаракты осуществляется хирургическим путем. В процессе операции производится рассечение центральной части с использованием лазера или специального инструмента. В образовавшееся отверстие устанавливается искусственный хрусталик.
Осложнения
Вторичная катаракта является осложнением, возникающим после операции по удалению первичной катаракты. Эта офтальмологическая проблема может быть устранена с помощью хирургического вмешательства или лазерной терапии, в ходе которой удаляется помутневший хрусталик и устанавливается искусственная линза.
Однако в процессе операции могут возникнуть некоторые осложнения:
- Повреждение искусственной линзы. Это обычно происходит из-за недостаточной настройки лазерного оборудования или неправильной фокусировки луча.
- Отек молекулярной сетчатки. Данное состояние может быть вызвано значительной нагрузкой на глаз. Чтобы избежать подобных последствий, рекомендуется проводить операцию не ранее чем через год после удаления первичной катаракты.
- Отслойка сетчатки. Это осложнение встречается довольно редко и может быть связано с ошибками врача или недостаточной лазерной коагуляцией.
- Смещение имплантата. Вероятность этого осложнения при лазерном лечении крайне мала, однако оно может произойти во время хирургического вмешательства.
- Повышение внутриглазного давления. Это может быть вызвано засорением дренажной системы глаза. Для решения проблемы назначаются капли, которые помогают нормализовать давление. В редких случаях может потребоваться промывание или прокол передней камеры глаза.
Также зарегистрированы случаи, когда вторичная катаракта приводит к астигматизму (близорукости). В таких ситуациях проводится имплантация интраокулярной линзы. Контактные линзы могут эффективно справляться с симптомами как катаракты, так и астигматизма.
Почему возникает — причины
Хрусталик защищен прозрачной оболочкой, напоминающей мешочек. Из этой оболочки выводится жидкость, и устанавливается имплантат. Спустя некоторое время (примерно 4-5 месяцев) после операции на задней части капсулы начинает развиваться эпителий.
Это приводит к снижению прозрачности, что, в свою очередь, вызывает ухудшение зрения. Основные причины появления вторичной катаракты связаны с недостаточной работой клеточных структур.
Что может способствовать возникновению этого заболевания:
- возрастные изменения (старение);
- наследственные факторы;
- травмы глаза;
- сопутствующие заболевания (глаукома, астигматизм);
- воздействие радиации;
- длительное пребывание на солнце;
- токсические воздействия;
- употребление никотина и алкоголя.
Игнорирование рекомендаций офтальмолога в период восстановления может привести к развитию вторичной катаракты.
Чтобы избежать негативных последствий, пациентам рекомендуется:
- использовать дезинфицирующие средства;
- не спать на животе и на стороне, где была проведена операция;
- избегать попадания воды и моющих средств в область глаз;
- ограничить физическую активность;
- воздержаться от вождения автомобиля.
Вторичная катаракта поддается лечению, поэтому не стоит откладывать визит к врачу.
Симптомы
Повторная патология может развиваться на протяжении нескольких месяцев, а в некоторых случаях — даже на протяжении нескольких лет. Временные рамки зависят от возраста пациента и качества установленного имплантата.
При использовании акриловых линз риск повторной болезни ниже, чем при применении силиконовых. Первые симптомы чаще всего проявляются у пожилых людей или детей.
Среди характерных признаков наблюдается значительное снижение зрительной активности и утрата остроты восприятия цветовых оттенков.
Если вы заметили резкое улучшение зрения, а затем через несколько дней произошло его ухудшение, настоятельно рекомендуется обратиться к врачу. Данный симптом может указывать на развитие повторной патологии.
К основным симптомам относятся:
- раздвоение изображения;
- появление круговых артефактов;
- искажение цветов, при котором предметы выглядят желтыми;
- нечеткость букв и цифр.
Патология может проявляться серыми или желтыми оттенками зрачка, а также повышенной чувствительностью к яркому или тусклому свету. При наличии этих признаков следует обратиться за консультацией к офтальмологу.
Диагностика
Для диагностики используются как инструментальные, так и лабораторные методы. Врач проводит офтальмологический осмотр с помощью щелевой лампы, что позволяет оценить прозрачность задней капсулы. Для улучшения видимости пелены применяются специальные стимуляторы.
Кроме того, назначаются следующие исследования:
- Визометрия. Определяется степень остроты зрения.
- Биомикроскопия. Позволяет визуализировать мутность оптических структур и аномальные изменения в передней части глаза.
- УЗИ в режимах А и В. Оцениваются физиологические особенности глаза и положение интраокулярной линзы (ИОЛ).
- Когерентная томография. Дополнительно исследуются топографии глазного яблока и внутриорбитальные структуры, выявляются патологические изменения задних камерных барьеров, такие как соединительнотканное пленочное покрытие и скопления клеток.
Инструментальные методы диагностики особенно эффективны при значительных изменениях капсулы хрусталика. Лабораторные исследования назначаются на ранних стадиях формирования патологии. Это позволяет прогнозировать риск развития заболевания.
Дополнительно проводятся лабораторные исследования:
- Измерение уровня цитокинов. Метод включает гибридизацию и иммунофлуоресценцию, что позволяет определить уровень цитокинов в крови, способствующих воспалению в послеоперационный период.
- Анализ антител. Повышенный уровень антител в крови может указывать на риск повторного возникновения катаракты.
- Диагностика пленки. Клетки могут быть обнаружены через 90 дней после операции, что свидетельствует о длительном прогрессировании вторичной катаракты.
Диагностические мероприятия позволяют своевременно выявить развитие вторичной катаракты. Ранняя диагностика и адекватное лечение способствуют быстрому выздоровлению. Их отсутствие может привести к частым рецидивам и даже полной или частичной слепоте.
Прогноз и профилактические действия
Если повторная операция выполнена правильно, прогноз оказывается благоприятным. Уже через неделю пациент может заметить значительное улучшение зрения. Тем не менее, риск осложнений остается.
Наиболее распространенные из них включают:
- повреждение линзы лазерным лучом, что может произойти из-за недостаточной квалификации специалиста или неправильной настройки оборудования;
- развитие панофтальмита, вызванного попаданием микробов в глаз;
- внутриглазное кровоизлияние, возникающее в результате повреждения сосудов.
Врач должен предупредить о возможности возникновения глаукомы, отслойки сетчатки или ее отека. Однако такие серьезные осложнения возникают лишь при отсутствии своевременного лечения.
Основной профилактической мерой, которая всегда оказывается эффективной, является своевременная консультация с офтальмологом. При любых тревожных симптомах пациенту следует незамедлительно обращаться к специалисту за квалифицированной помощью.
Данная статья предназначена исключительно для информирования, и только офтальмолог способен вовремя предотвратить развитие вторичной катаракты.
Среди профилактических мер также упоминается правильное использование капель. Препараты, такие как «Офтан Катахром» и «Квинакс», помогают минимизировать риск возникновения катаракты. В течение 1-2 недель после операции важно соблюдать защитные меры. Пациенту не рекомендуется читать с электронных устройств, проводить много времени за компьютером и смотреть на яркие источники света без соответствующей защиты.
Офтальмологи советуют проходить осмотр и консультацию хотя бы раз в два месяца в течение года после операции. Это повысит вероятность своевременного выявления заболеваний. Применение профилактических мер в сочетании с регулярными консультациями у офтальмолога сводит к минимуму риск прогрессирования катаракты.
Повторное развитие заболевания после удаления хрусталика не исключено, однако эта проблема может быть предотвращена, если врач и пациент совместно приложат усилия для своевременной борьбы с ней.
Что будет, если не лечить патологию
Поскольку хрусталик обладает очень чувствительным эпителием, основной удар будет направлен на внутреннюю оболочку.
Если не начать лечение вовремя, это может привести к следующим последствиям:
- частичной или полной утрате зрения;
- заболеваниям сетчатки, вызванным воспалительными процессами в эпителии;
- диплопии, возникающей из-за снижения эластичности капсулы.
Вторичная катаракта после замены хрусталика не возникнет повторно, если вы будете следовать следующим рекомендациям:
- В течение месяца избегайте посещения бассейнов и купания в открытых водоемах.
- Летом старайтесь не допускать резкого воздействия солнечных лучей на радужку и не загорайте на солнце.
- Регулярно меняйте нагрузку на глаза: ваша основная задача — не перегружать зрительные нервы.
- Женщинам рекомендуется на время после операции отказаться от использования косметики. Умывайтесь детским мылом.
После операции пациент проходит курс реабилитации, который включает в себя глазные упражнения, прием медикаментов и регулярные визиты к врачу. Главное для каждого человека — это здоровый взгляд на мир!
Реабилитация
Лечение вторичной катаракты после операции по замене хрусталика включает в себя период восстановления. В это время пациенту необходимо использовать назначенные глазные капли и строго следовать рекомендациям врача.
Для предотвращения развития переднего увеита, который является распространенным осложнением после лазерной дисцизии, пациенту назначаются антибактериальные и противовоспалительные препараты. Их следует закапывать в прооперированный глаз ежедневно, 3-4 раза в день. Эти лекарства помогают уменьшить воспаление, которое может возникнуть после хирургического вмешательства.
Одним из частых осложнений лазерной дисцизии является повышение внутриглазного давления (ВГД). Чтобы своевременно обнаружить и устранить эту проблему, пациенту проводят тонометрию через 30 и 60 минут после процедуры. Всем пациентам с сопутствующей глаукомой или предрасположенностью к глазной гипертензии врачи рекомендуют использовать гипотензивные капли.
Сколько лечится заболевание
Обратившись к врачу вовремя, можно легко и быстро справиться с проблемой. Если используется лазерное лечение, пациент может покинуть медицинское учреждение уже в тот же день. При факоэмульсификации решение о том, когда отправить пациента домой, принимает врач, но обычно это происходит в течение 7-10 дней. Раннее лечение вторичной катаракты поможет пациенту быстрее вернуться к обычной жизни и избежать неприятных ощущений.
Вопрос-ответ
Что такое вторичная катаракта и как она возникает после операции по замене хрусталика?
Вторичная катаракта, также известная как капсулярная опацитация, возникает, когда задняя капсула хрусталика, оставшаяся после операции, становится мутной. Это может произойти из-за роста клеток, которые остаются на капсуле после удаления катаракты. Хотя это состояние может развиться через несколько месяцев или даже лет после операции, оно легко поддается лечению.
Каковы основные методы лечения вторичной катаракты?
Основным методом лечения вторичной катаракты является процедура, называемая YAG-лазерная капсулотомия. Во время этой процедуры врач использует лазер для создания отверстия в мутной капсуле, что восстанавливает прозрачность и улучшает зрение. Эта процедура обычно быстрая и безболезненная, и большинство пациентов замечают улучшение зрения сразу после ее завершения.
Каковы возможные осложнения после лечения вторичной катаракты?
Хотя YAG-лазерная капсулотомия считается безопасной процедурой, как и любая медицинская манипуляция, она может иметь некоторые риски. Возможные осложнения включают временное ухудшение зрения, повышение внутриглазного давления и воспаление. Однако серьезные осложнения встречаются редко, и большинство пациентов успешно восстанавливают зрение без долгосрочных проблем.
Советы
СОВЕТ №1
Регулярно посещайте офтальмолога для контроля состояния глаз после операции. Это поможет своевременно выявить признаки вторичной катаракты и начать лечение на ранней стадии.
СОВЕТ №2
Обратите внимание на изменения в зрении, такие как размытие или ухудшение четкости изображения. Если вы заметили такие симптомы, не откладывайте визит к врачу.
СОВЕТ №3
Следуйте рекомендациям врача по уходу за глазами после операции. Это может включать использование назначенных капель и соблюдение режима отдыха для глаз, что поможет снизить риск развития вторичной катаракты.