Этиология
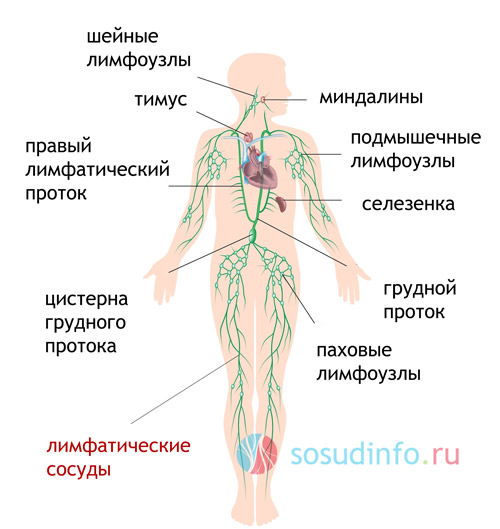
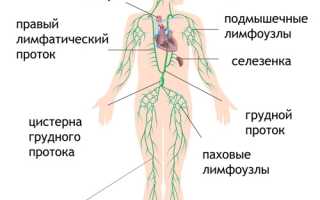
Лимфатическая система — это сложная сосудистая сеть, играющая ключевую роль в защите организма от вредоносных микроорганизмов. При попадании вирусов и бактерий в лимфу начинают вырабатываться специальные иммунные клетки, которые создают барьер против инфекции и очищают кровь. У здоровых людей лимфа обладает бактерицидными свойствами, эффективно уничтожая патогенные микробы. Однако при недостаточной иммунной защите и серьезных инфекциях её защитные функции могут ослабевать. Это приводит к воспалению сосудов и лимфатических узлов, а также к развитию лимфаденита и лимфангита.
Микробы из гнойного очага проникают в межтканевое пространство, а затем в лимфатическую систему, поражая эндотелий мелких сосудов. Это вызывает их воспаление и формирование сетчатого лимфангита. Далее патологический процесс затрагивает более крупные сосудистые стволы, что приводит к развитию стволового лимфангита. Эндотелий начинает отекать, проницаемость стенок сосудов увеличивается, что вызывает экссудацию, образование фибриновых сгустков и тромбообразование внутри сосудов. Эти тромбы состоят из эндотелиальных клеток, лимфоцитов и бактерий. Застой лимфы может привести к лимфангиту и некротическому расплавлению тромбов. При вовлечении окружающих тканей в патологический процесс развивается перилимфангит, затрагивающий мышечный и суставной аппараты.
Основными возбудителями невенерического лимфангита являются кокковые микроорганизмы — стафилококки и стрептококки, а также палочки, такие как кишечная, синегнойная, гемофильная и протей. Аэробная флора часто представлена ассоциацией различных микроорганизмов. Воспалительный процесс распространяется от очага инфекции по лимфатическим сосудам к лимфоузлам.
Если воспаление вокруг раны выражено слабо, оно может пройти самостоятельно в течение нескольких дней без специального лечения. Однако при недостаточности иммунной системы инфекция может проникать в более глубокие слои тканей, вызывая их нагноение.
Специфическое воспаление сосудов наблюдается у людей с туберкулезом, сифилисом и герпетическими инфекциями.
Причинами лимфангита нижних конечностей могут быть ссадины, микротравмы, расчесы и панариций.
Лимфангит, воспаление лимфатических сосудов, представляет собой серьезное заболевание, требующее внимания специалистов. Врачи отмечают, что лимфангит часто развивается на фоне инфекций, таких как стрептококковая или стафилококковая, и может быть следствием травм или хирургических вмешательств. Симптоматика включает покраснение, отек и болезненность в области воспаленных сосудов, а также общие признаки интоксикации, такие как повышение температуры и слабость.
Для диагностики лимфангита врачи рекомендуют проводить клинический осмотр и лабораторные исследования. Лечение обычно включает антибиотикотерапию, направленную на устранение инфекции, а также противовоспалительные препараты для снижения отека и боли. В некоторых случаях может потребоваться хирургическое вмешательство для дренирования гноя. Важно, чтобы пациенты не откладывали визит к врачу при первых признаках заболевания, так как своевременное лечение существенно снижает риск осложнений.

Симптоматика
Острый лимфангит проявляется выраженной интоксикацией и местными симптомами.
Общие признаки заболевания:
- Повышение температуры,
- Озноб,
- Ухудшение общего состояния,
- Увеличение потоотделения,
- Чувство усталости,
- Обложенный язык,
- Увеличение количества лейкоцитов в крови.
Местные проявления болезни:
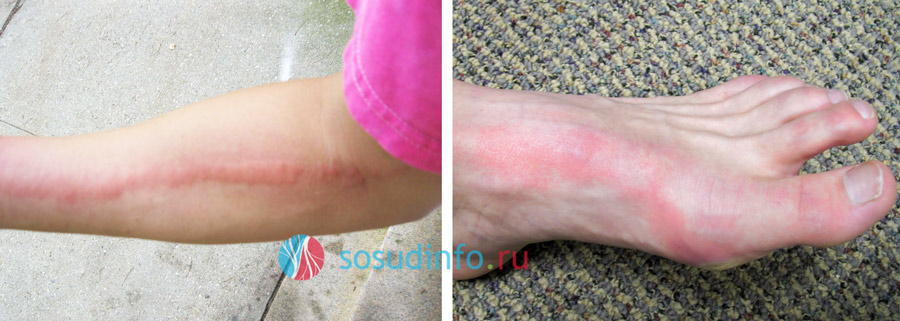
- Гиперемия и отек в области поражения без четких границ,
- Кожа в зоне воспаления горячая на ощупь,
- Сосудистая сетка в инфицированной области,
- «Мраморная» эритема,
- Линейные покраснения неправильной формы,
- Воспаление окружающих тканей,
- Сухость и утолщение кожи,
- Увеличение, уплотнение и болезненность лимфатических узлов,
- Тянущая боль в области воспаления,
- Болезненная пальпация вдоль сосудов,
- Отечность и пульсирующая боль в конечности,
- Ограничение подвижности конечности из-за боли.
Хронический лимфангит является продолжением острого процесса. Он характеризуется пролиферацией, разрастанием соединительной ткани, спазмом сосудов, замедлением лимфотока, его застоем, отеком конечности, развитием слоновости и нарушением функции органа.
Наиболее тяжелой является гнойная форма заболевания. Лимфангит может развиться стремительно после травм или септических операций. Усугубляют течение болезни такие состояния, как сахарный диабет, алкоголизм, хроническое голодание и кахексия.
Карциноматозный или раковый лимфангит — это форма хронического лимфангита, возникающая у людей с раком легких или молочной железы.
Регионарный лимфаденит — местное осложнение лимфангита. Микробы из очага инфекции проникают в лимфатические узлы через сосуды. Воспаление лимфоузлов проявляется их увеличением и болезненностью на фоне общего интоксикационного синдрома. Гнойно-воспалительный процесс может затрагивать один или несколько соседних лимфоузлов.
У мужчин часто воспаляются лимфатические сосуды полового члена. Невенерический лимфангит может возникнуть из-за частого онанирования или травматического повреждения полового члена. На коже появляются ссадины и трещины, которые становятся входными воротами для инфекции. В результате воспаляются лимфатические сосуды, проходящие вдоль ствола полового члена. Это место отекает, уплотняется и вызывает боль. Лимфангит полового члена может длиться от нескольких часов до нескольких дней и обычно проходит самостоятельно.
К осложнениям лимфангита относятся: лимфодема — состояние, характеризующееся отеком мягких тканей и нарушением лимфооттока, ранние лимфадениты, перилимфангит, пахидермия, тромбофлебит, слоновость, множественные абсцессы, подкожная флегмона и сепсис.
Отдельную категорию составляет эпизоотический лимфангит. Это инфекционное заболевание лошадей, сопровождающееся гранулематозным воспалением лимфатических сосудов. Заражение происходит через микротравмы кожи при совместном содержании больных и здоровых животных.
| Стадия развития лимфангита | Симптоматика | Лечение |
|---|---|---|
| Начальная (серозная) | Покраснение кожи вдоль лимфатических сосудов, незначительная припухлость, боль при пальпации, легкий отек. | Покой, местное применение холодных компрессов, противовоспалительные мази (например, с гепарином), прием нестероидных противовоспалительных препаратов (НПВП) по назначению врача. |
| Развитая (гнойная) | Ярко выраженное покраснение и отек кожи вдоль лимфатических сосудов, сильная боль, повышение температуры тела, возможно образование гнойных полостей, увеличение регионарных лимфатических узлов, общее недомогание. | Антибиотикотерапия (системная), хирургическое вскрытие гнойников (при необходимости), дренирование абсцессов, иммобилизация пораженной конечности, физиотерапия (после купирования острого процесса). |
| Осложненная | Сепсис, лимфостаз, абсцессы, флегмона, лимфаденит, тромбофлебит. | Интенсивная терапия в стационаре, хирургическое вмешательство, антибиотикотерапия широкого спектра действия, дезинтоксикационная терапия, поддерживающая терапия. |
Диагностика
Лимфолог отвечает за диагностику и лечение лимфангита. Специалист анализирует клинические проявления заболевания, собирает анамнез пациента, проводит осмотр и назначает дополнительные исследования, включая инструментальные и лабораторные. Он также дифференцирует лимфангит от таких заболеваний, как рожистое воспаление и флебит.
К основным методам диагностики относятся:
- Общий анализ крови,
- Дуплексное сканирование,
- Компьютерная термография,
- Бактериологическое исследование содержимого раны,
- Рентгенография при лимфангите легких.
Лимфангит — это воспаление лимфатических сосудов, которое часто возникает в результате инфекции. Люди отмечают, что заболевание может развиваться быстро, начиная с покраснения и отека в области пораженного сосуда. Симптомы включают боль, повышение температуры и общее недомогание. Важно обратить внимание на эти признаки, так как лимфангит может привести к серьезным осложнениям, если его не лечить. В большинстве случаев лечение включает антибиотики для борьбы с инфекцией, а также противовоспалительные препараты для снятия симптомов. Некоторые пациенты также используют компрессы и физиотерапию для улучшения состояния. Важно помнить, что при первых признаках заболевания следует обратиться к врачу для получения квалифицированной помощи.

Лечение
Лечение лимфангита начинается с устранения источника инфекции. Для этого проводят первичную хирургическую обработку раны, вскрывают и дренируют абсцессы, гнойные затеки, флегмоны и панариции. Больную конечность фиксируют в приподнятом положении для нормального оттока лимфы. Для снижения отечности к пораженному участку прикладывают лед. Пациенту рекомендуется соблюдать двигательный покой.
-
Медикаментозная терапия включает антибиотики из группы цефалоспоринов, такие как «Цефотаксим» и «Цефазолин», макролиды «Азитромицин» и «Эритромицин», а также аминогликозиды «Гентамицин» и «Нетилмицин». Антибактериальная терапия назначается с учетом типа микробной флоры и ее чувствительности к препаратам. Также пациентам прописываются антигистаминные средства, такие как «Тавегил» и «Супрастин», и нестероидные противовоспалительные препараты (НПВС) «Ибупрофен» и «Нимесил». Эти медикаменты помогают устранить основные симптомы воспалительного процесса: боль, отек и покраснение. Дезинтоксикационная терапия, а также лазерное и ультрафиолетовое облучение крови способствуют ускорению выздоровления и улучшению состояния пациента.
-
Лечение хронического лимфангита включает физиотерапевтические процедуры, грязелечение и рентгенотерапию. Пациентам назначают повязки с лечебными мазями, полуспиртовые компрессы и ультрафиолетовое облучение.
-
Рентгенотерапия применяется при затяжном течении заболевания. Рентгеновское облучение разрушает клетки, вызывая их мутационные изменения. Постепенно замедляются жизненные процессы в пораженных клетках, и они становятся нежизнеспособными.
-
Народные методы лечения лимфангита основаны на использовании настоев и отваров из лекарственных трав, таких как ромашка, календула и зверобой. Листья мяты могут использоваться для компрессов.
Если вовремя предпринять необходимые меры, прогноз заболевания будет благоприятным, и болезнь легко поддается лечению, не оставляя последствий.
Профилактика лимфангита включает защиту кожи от повреждений и соблюдение правил личной гигиены. При ранениях кожи необходимо обработать рану антисептиком. Не рекомендуется самостоятельно вскрывать гнойники; при их образовании следует обратиться к врачу.
Видео: врач о лимфангите “мужских органов”

Вопрос-ответ
Как понять, что у тебя лимфангит?
Симптомы лимфангита. Стволовой лимфангит отличается появлением красных, ярких, отечных полосок на коже, идущих по ходу лимфатического сосуда. При пальпации сосуд и близлежащие мягкие ткани болезненны. Капиллярный лимфангит находится в близости с первичным очагом.
Какие антибиотики назначают при лимфангите?
Лечение лимфангита. Внутрь назначают антибиотики – преимущественно синтетические пенициллины, фторхинолоны. На область покраснения накладывают полуспиртовые повязки. При своевременном лечении и адекватной санации первичного гнойно-воспалительного очага выздоровление обычно наступает быстро, прогноз хороший.
Какой врач лечит лимфангит?
При лимфангите необходимо обратиться к врачу хирургического профиля, так как данная патология сопутствует гнойно-воспалительным заболеваниям.
Что такое лимфангит и лимфаденит?
Лимфангит представляет собой инфекцию одного и более лимфатических сосудов, обычно вызываемую стрептококками. См. также общие сведения о бактериальных инфекциях кожи. Лимфа — это жидкость, которая выделяется из самых мелких кровеносных сосудов и является частью иммунной системы организма.
Советы
СОВЕТ №1
Обратите внимание на симптомы. При первых признаках воспаления лимфатических сосудов, таких как покраснение, отек или болезненность в области лимфатических узлов, не откладывайте визит к врачу. Раннее обращение за медицинской помощью может предотвратить развитие осложнений.
СОВЕТ №2
Следите за состоянием своего иммунитета. Укрепление иммунной системы с помощью сбалансированного питания, регулярных физических нагрузок и достаточного количества сна поможет организму лучше справляться с инфекциями и воспалениями, включая лимфангит.
СОВЕТ №3
Не занимайтесь самолечением. Лимфангит может быть вызван различными инфекциями, и только врач может назначить правильное лечение, включая антибиотики или противовоспалительные препараты. Следуйте рекомендациям специалиста и не прерывайте курс лечения без консультации.
СОВЕТ №4
Обратите внимание на гигиену. Чтобы снизить риск развития лимфангита, соблюдайте правила личной гигиены, особенно при наличии открытых ран или порезов. Обрабатывайте поврежденные участки кожи антисептиками и защищайте их от загрязнений.