Этиология
В основе атеросклеротической болезни сердца (АБС) лежат несколько ключевых механизмов: поражение коронарных артерий, накопление липидов, увеличение фиброзной ткани, дисфункция эндотелия сосудистой стенки, а также местные и общие нарушения гемодинамики.
АБС является полиэтиологическим заболеванием. Избыточное накопление холестерина в коронарных артериях происходит под воздействием различных предрасполагающих факторов:
- зависимость от никотина,
- злоупотребление алкоголем,
- неправильное питание с преобладанием жирной и соленой пищи,
- перекусы на ходу и частое употребление фаст-фуда,
- гипергликемия,
- избыточный вес,
- артериальная гипертензия,
- стресс,
- гиперхолестеринемия,
- неблагоприятная экологическая ситуация,
- некачественная питьевая вода,
- ионизирующее излучение,
- гормональные изменения во время беременности, климакса и полового созревания,
- инфекции и интоксикации.
Изменив образ жизни, можно значительно снизить риск смерти от АБС. К неизменным факторам, способствующим развитию заболевания, относятся: генетическая предрасположенность к атеросклерозу, естественные процессы старения и половая принадлежность. Устранить эти причины невозможно ни с помощью силы воли, ни медицинскими методами. Знание факторов, способствующих развитию болезни, крайне важно для ее профилактики. Уменьшение или полное исключение их влияния может значительно замедлить и облегчить течение заболевания.
Группа риска по атеросклеротической болезни сердца включает:
- людей с нарушенным режимом питания – дальнобойщиков, охранников, работников ночных смен;
- поваров и кондитеров, которые постоянно пробуют готовые блюда;
- пользователей компьютеров, бухгалтеров и других людей с малоподвижным образом жизни;
- полицейских, пилотов и представителей профессий, связанных со стрессом и психоэмоциональным напряжением;
- людей, перенесших инсульт или инфаркт миокарда.
Все, кто попадает в группу риска, должны внимательно следить за своим здоровьем и при появлении тревожных симптомов обращаться к врачу. Своевременное лечение и коррекция образа жизни помогут предотвратить негативные последствия АБС.
Атеросклеротическая болезнь сердца является одной из ведущих причин сердечно-сосудистых заболеваний. Врачи отмечают, что ее развитие связано с накоплением холестерина и других веществ в стенках артерий, что приводит к их сужению и снижению кровотока. Основными симптомами являются боль в груди, одышка и усталость, однако на ранних стадиях болезнь может протекать бессимптомно. Для выявления атеросклероза используются различные методы, включая ультразвуковое исследование и ангиографию. Лечение включает изменение образа жизни, медикаментозную терапию и в некоторых случаях хирургическое вмешательство. Прогноз зависит от стадии заболевания и своевременности лечения, но при адекватной терапии и профилактике многие пациенты могут вести активную жизнь.

Патогенез
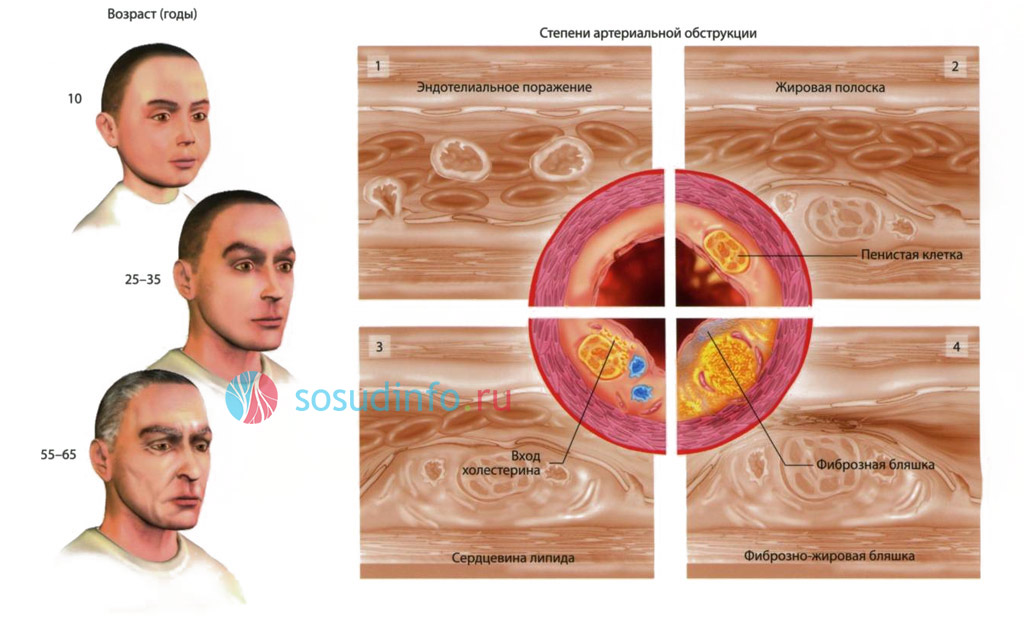
Атеросклеротическая болезнь сердца характеризуется медленным прогрессированием. Существует два основных механизма, способствующих развитию этого заболевания: сужение сосудов и их полная закупорка.
- Сужение коронарных артерий происходит из-за длительного курения, чрезмерного употребления алкоголя и наркотиков. Лечение данной патологии является сложным процессом. Пациентам часто требуется хирургическое вмешательство с установкой стента в пораженный сосуд. Этот тип атеросклероза встречается в медицинской практике довольно редко.
- Закупорка сосудов холестериновой бляшкой наблюдается в 70% случаев. Гемодинамические нарушения развиваются постепенно, и первые симптомы болезни могут проявиться лишь спустя несколько лет после начала патологического процесса. В отличие от предыдущего типа, этот недуг является обратимым. Его можно корректировать изменением образа жизни, соблюдением диеты и применением медикаментов.
Патогенетические механизмы заболевания:
- нарушение липидного обмена — гиперхолестеринемия,
- микротрещины в сосудистом эндотелии,
- локальное замедление кровотока,
- отечность и рыхлость стенок сосудов,
- образование сложных комплексов из липидов и белков в местах повреждений,
- появление микроскопических жировых пятен на интиме артерии,
- разрастание фиброзных волокон в жировых отложениях,
- формирование атеросклеротической бляшки,
- потеря эластичности и изъязвление стенки сосуда,
- образование тромбов,
- уплотнение бляшки за счет отложения солей кальция,
- деформация сосуда и сужение его просвета,
- нарушение кровоснабжения сердца,
- ишемия миокарда с образованием очагов некроза,
- системные гемодинамические расстройства,
- генерализованная дисфункция внутренних органов.
| Стадия/Аспект Атеросклероза | Описание/Симптомы | Методы выявления/лечения |
|---|---|---|
| Развитие атеросклероза (ранние стадии) | Отложение липидов в интиме артерий, образование жировых полосок и бляшек. Часто бессимптомно. | Анализ липидного профиля крови (холестерин, триглицериды, ЛПВП, ЛПНП), УЗИ сосудов, КТ ангиография (в сложных случаях) |
| Стабильная стенокардия | Приступы загрудинной боли, сдавливания, жжения, возникающие при физической нагрузке или стрессе, купируются нитроглицерином. | ЭКГ, нагрузочные тесты (велоэргометрия, тредмил-тест), коронарография |
| Нестабильная стенокардия | Усиление боли, появление боли в покое, не купируется нитроглицерином. | ЭКГ, мониторирование ЭКГ по Холтеру, коронарография |
| Инфаркт миокарда | Сильная, давящая боль в груди, иррадиирущая в левую руку, шею, челюсть, одышка, тошнота, потливость. | ЭКГ, маркеры повреждения миокарда в крови (тропонины), коронарография |
| Сердечная недостаточность | Одышка, отеки ног, утомляемость, тахикардия. | Эхокардиография, рентгенография грудной клетки, анализы крови (биохимические показатели) |
| Лечение (общие принципы) | Изменение образа жизни (диета, физическая активность, отказ от курения), медикаментозная терапия (статины, бета-блокаторы, ингибиторы АПФ, антиагреганты), хирургическое лечение (баллонная ангиопластика со стентированием, аортокоронарное шунтирование) | Консультация кардиолога, регулярный мониторинг состояния |
| Прогноз | Зависит от стадии заболевания, своевременности и эффективности лечения, наличия сопутствующих заболеваний. | Регулярные обследования, соблюдение рекомендаций врача. |
Симптомы
Выраженность клинических симптомов атеросклеротической болезни сердца (АБС) варьируется в зависимости от стадии заболевания. На начальных этапах, при незначительном сужении коронарных артерий, пациенты могут не испытывать никаких проявлений. Однако при значительной или полной блокировке сосудов, что приводит к нарушению кровоснабжения миокарда, появляются характерные признаки. К ним относятся приступы боли в сердце, аритмии, сердечная недостаточность и даже внезапная смерть.
- Болевой синдром — главное проявление АБС. Боль носит приступообразный характер, бывает интенсивной и жгучей, локализуется в левой части груди и может иррадиировать в руку, шею, ключицу, лопатку и плечо.
- Дыхательные расстройства наблюдаются у всех пациентов с АБС. Они отмечают нарастающую одышку, усиливающуюся в горизонтальном положении, ощущение «кома в горле» и приступы удушья.
- Аритмии чаще всего проявляются в виде учащенного сердцебиения. Наиболее опасными являются экстрасистолия, фибрилляция и пароксизмальная тахикардия.
- Астеновегетативные симптомы включают слабость, быструю утомляемость, потерю аппетита, нарушения сна, головокружение, головные боли, отеки ног и повышение артериального давления.
- Панические атаки могут проявляться страхом, беспокойством и тревогой, что требует применения успокоительных средств.
- Нарушения сознания выражаются в заторможенности, проблемах с мышлением, рассеянности и невнимательности.
- Спонтанные обмороки могут происходить без предвестников и нередко повторяются несколько раз в день.
Разнообразие клинических признаков атеросклеротической болезни сердца не является специфичным: они не позволяют установить диагноз, а лишь указывают на наличие кардиологической дисфункции.
Атеросклеротическая болезнь сердца — коварное заболевание, которое может протекать бессимптомно в течение многих лет. Пациенты, как правило, узнают о своем состоянии, когда просвет коронарных артерий сужается на 50% и более, и появляются первые симптомы.
Атеросклеротическая болезнь сердца — это серьезное заболевание, которое возникает из-за накопления холестерина и других веществ в стенках артерий, что приводит к их сужению и затруднению кровотока. Люди часто отмечают, что основными факторами риска являются неправильное питание, малоподвижный образ жизни, курение и наследственная предрасположенность. Симптомы могут варьироваться от боли в груди и одышки до усталости и сердцебиения. Выявление болезни обычно происходит с помощью ЭКГ, УЗИ сердца и ангиографии. Лечение включает изменение образа жизни, медикаментозную терапию и в некоторых случаях хирургическое вмешательство. Прогноз зависит от стадии заболевания и своевременности лечения, но при правильном подходе многие пациенты могут вести активную жизнь.

Стадии заболевания:
- Легкая — сужение просвета артерии на 15%, клинические проявления отсутствуют. Лечение консервативное, прогноз благоприятный.
- Умеренная — сужение на 25%, появляются первые минимально выраженные симптомы. Лечение медикаментозное, есть шанс на выздоровление.
- Выраженная — сужение на 50%, наблюдаются нарушения гемодинамики и характерные симптомы. Лечение хирургическое, прогноз серьезный, полное восстановление маловероятно.
- Терминальная — наступает через 10-15 лет, прогноз неблагоприятный, помощь носит паллиативный характер. Продолжительность жизни зависит от степени сердечной недостаточности и кардиосклероза.
Классификация атеросклероза сердца по стадиям помогает систематизировать клинические проявления, упрощает диагностику и способствует принятию решений о назначении адекватного лечения.
Диагностика
Диагноз заболевания устанавливается на основе жалоб пациента, клинических проявлений, а также данных, полученных в ходе физикального и лабораторно-инструментального обследования. Ключевую роль в этом процессе играет опрос пациента и сбор анамнеза. Во время приема врач оценивает пастозность тканей, наличие и локализацию отеков, выслушивает сердечные шумы, измеряет массу тела, артериальное давление и пульс. После этого может быть назначено суточное мониторирование, которое фиксирует данные показателей в течение 24 часов.
- Анализ крови на параклинические показатели, биохимические маркеры и гормоны обязателен для всех пациентов.
- Липидограмма назначается тем, у кого есть подозрение на атеросклеротическую болезнь сердца (АБС). Этот анализ помогает определить уровень различных фракций липидов, включая холестерин.
- Эхокардиография (ЭхоКГ) — ультразвуковое исследование сердца, которое выявляет структурные аномалии и оценивает его сократительную функцию.
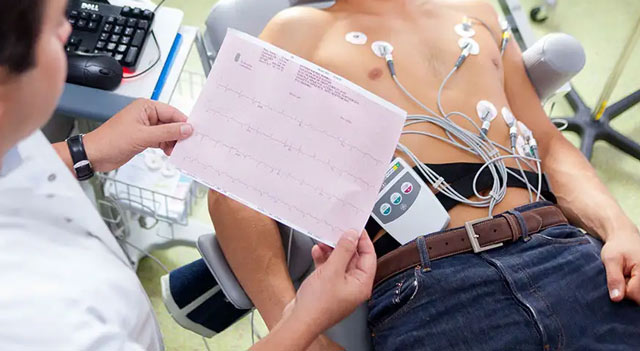
- Электрокардиограмма (ЭКГ) фиксирует электрические импульсы сердца, выявляя нарушения кровоснабжения миокарда и его дисфункции. Суточное мониторирование ЭКГ помогает отследить симптомы ишемии при атеросклерозе.
- Коронарография — рентгеноконтрастное исследование коронарных артерий, позволяющее определить место и степень обструкции.
- Ультразвуковое исследование (УЗИ) артерий сердца фиксирует снижение кровотока, а также наличие атероматозных бляшек и тромбов в сосудах.
- Рентгенография органов грудной клетки помогает выявить аневризмы, кальциноз и другие патологии.
- Компьютерная томография (КТ) сердца — специализированное исследование, которое с помощью рентгеновских лучей создает трехмерное изображение органа и позволяет выявить анатомические и функциональные дефекты.
- При необходимости пациентам могут быть рекомендованы сцинтиграфия миокарда, велоэргометрия и другие нагрузочные тесты.
На основании результатов обследования и степени сердечной недостаточности назначается соответствующая терапия.

Лечение
Пациентам с атеросклерозом коронарных артерий доступны как консервативные, так и хирургические методы лечения. Выбор подхода зависит от степени сужения коронарных сосудов и общего состояния здоровья пациента. Хирургическое вмешательство направлено на восстановление нормального кровотока путем устранения препятствий. Лекарственная терапия оказывает как патогенетическое, так и симптоматическое воздействие. Она замедляет прогрессирование заболевания и снижает риск серьезных осложнений.
Консервативная терапия
Основная задача медикаментозного лечения — снижение уровня холестерина в крови. Врач может назначить препараты различных групп в зависимости от особенностей заболевания и медицинской истории пациента:
- Статины — замедляют синтез холестерина: «Торвакард», «Розувастатин», «Аторвастатин».
- Фибраты — нормализуют уровень липопротеинов в крови: «Фенофибрат», «Клофибрат».
- Секвестранты желчных кислот — уменьшают общий холестерин и липопротеиды низкой плотности: «Колестипол», «Колестирамин».
- Антиагреганты и антикоагулянты — принимаются на постоянной основе: «Кардиомагнил», «Варфарин», «Аспирин».
- Гипотензивные средства — для лечения гипертензии: «Эналаприл», «Верапамил», «Бисопролол».
- Нитраты — расширяют коронарные сосуды: «Нитроглицерин», «Нитроминт», «Эринит».
- Мочегонные препараты: «Фуросемид», «Гипотиазид», «Верошпирон».
- Кардиопротекторы: «Рибоксин», «Милдронат», «Предуктал».
- Антиоксиданты и средства, улучшающие микроциркуляцию: «Пентоксифиллин», «Актовегин».
Не менее важна антихолестериновая диета, которая включает ограничение жиров животного происхождения и увеличение доли клетчатки в рационе.
Хирургическое лечение
Операция является единственным эффективным способом устранения серьезных проявлений атеросклеротической болезни сердца (АБС).
- Наиболее традиционным методом является аортокоронарное шунтирование. В ходе этой процедуры хирурги создают «обходной путь», восстанавливающий нормальное кровообращение. Устанавливается сосудистый протез, и метод требует открытого доступа к сердцу, что ограничивает его применение. Аортокоронарное шунтирование выполняется в тяжелых случаях, длится от 3 до 4 часов и предполагает продолжительный период восстановления.
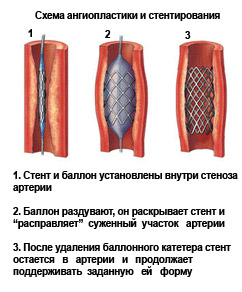
- В качестве альтернативы шунтирующим операциям существуют более современные и менее рискованные методы, такие как баллонная дилатация, лазерная ангиопластика и стентирование сосудов.
- Коронарная ангиопластика — это малоинвазивное вмешательство, включающее введение катетера с баллоном в кровеносный сосуд и его продвижение к пораженному участку. В области сужения баллон надувается, что позволяет расширить просвет артерии, при этом бляшка остается на месте. Если возникает повторное сужение, устанавливается металлический стент, который предотвращает дальнейшее сужение.
- Трансплантационные операции проводятся, когда другие методы неэффективны и требуется спасение пациента. Пересадка донорского сердца — это сложная и дорогостоящая процедура, выполняемая крайне редко.
Хирурги удаляют бляшки из сосудов, однако это не останавливает прогрессирование заболевания. Пациентам необходим длительный период реабилитации, соблюдение строгой диеты и постоянный прием медикаментов, таких как статины и антиагреганты.
Профилактика и прогноз
Прогноз заболевания является сложным и серьезным. Он зависит от степени поражения коронарных артерий, стадии заболевания и наличия сопутствующих заболеваний у пациента. Без своевременного и адекватного лечения могут возникнуть серьезные осложнения, такие как инфаркт миокарда, сердечная недостаточность и ишемическая болезнь сердца. Основные причины летального исхода у таких пациентов: внезапная остановка сердца, кардиогенный шок и асфиксия.
Профилактика АБС направлена на устранение факторов, способствующих развитию заболевания. Меры, которые помогут избежать появления недуга:
- отказ от вредных привычек,
- регулярная физическая активность,
- сбалансированное питание,
- своевременное выявление и лечение сердечно-сосудистых заболеваний,
- контроль артериального давления, веса и уровня сахара в крови,
- качественный сон,
- защита от стрессов,
- периодический прием витаминов,
- регулярная диспансеризация.
АБС — хроническое заболевание, которое невозможно полностью вылечить. Однако можно замедлить его прогрессирование. Без правильно подобранной терапии болезнь будет развиваться и приводить к серьезным осложнениям. Чтобы избежать этого, необходимо строго следовать рекомендациям врачей и вести здоровый образ жизни.
Видео: ИБС, липиды, атеросклероз – лекция
Вопрос-ответ
Сколько живут с атеросклерозом сердца?
В России ежегодно от атеросклероза умирают до 800 человек на 100 000 населения. В среднем после диагностирования этой патологии выживаемость в течение 5 лет составляет 50%. Поэтому заболевание необходимо лечить.
Можно ли вылечить атеросклероз?
На данный момент препаратов, позволяющих избавиться от атеросклероза и очистить сосуды от атеросклеротических бляшек, не существует. Атеросклероз – это необратимое заболевание, и полностью вылечить его невозможно. При запущенных формах атеросклероза нередко применяется оперативное лечение.
Какова смертность от атеросклероза?
В России смертность от атеросклероза составляет 800 человек на 100 000 населения. Это самый высокий показатель в мире (смотреть статистику). Проблема в том, что наличие атеросклероза чаще констатируют в поздних (запущенных) стадиях заболевания, когда уже поздно думать о профилактике. Нередко – это критические жалобы.
Какие таблетки лучше принимать при атеросклерозе?
При атеросклерозе часто назначают статины (например, аторвастатин или симвастатин) для снижения уровня холестерина, а также препараты, содержащие омега-3 жирные кислоты и антиагреганты, такие как аспирин, для предотвращения тромбообразования. Однако выбор конкретных таблеток должен осуществляться врачом на основе индивидуальных показателей здоровья пациента.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Раннее выявление атеросклеротической болезни сердца может значительно улучшить прогноз. Обязательно проверяйте уровень холестерина и артериальное давление, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям.
СОВЕТ №2
Следите за своим питанием. Употребление пищи, богатой клетчаткой, омега-3 жирными кислотами и антиоксидантами, может помочь снизить уровень холестерина и улучшить здоровье сердечно-сосудистой системы. Избегайте трансжиров и избыточного потребления сахара.
СОВЕТ №3
Ведите активный образ жизни. Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, помогают поддерживать нормальный вес и улучшают кровообращение. Стремитесь к минимуму 150 минутам умеренной физической активности в неделю.
СОВЕТ №4
Управляйте стрессом. Хронический стресс может негативно сказаться на здоровье сердца. Практикуйте методы релаксации, такие как медитация, йога или глубокое дыхание, чтобы снизить уровень стресса и улучшить общее самочувствие.